Parcerias institucionais estratégicas com empresas que vivem o universo das Análises Clínicas. Veja nosso portfólio institucional de divulgação.
Amostras contaminadas: o que fazer e como prevenir?
Amostras contaminadas podem comprometer o diagnóstico e atrasar o tratamento. Descubra como prevenir e lidar com essas situações na microbiologia laboratorial, com dicas práticas e visão biomédica.
COLETA E PREPAROCONSULTORIA E GESTÃO BIOMÉDICAMICROBIOLOGIA
Ariéu Azevedo Moraes
8/3/20255 min ler
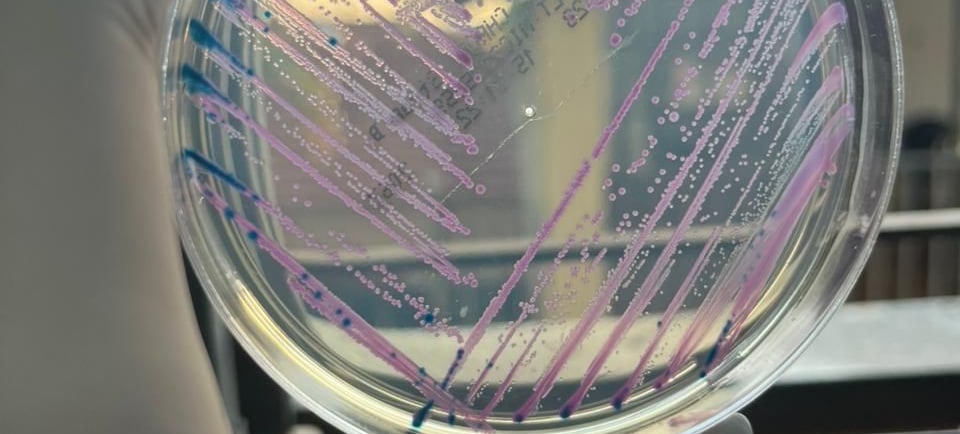
O que fazer e como prevenir?
Na rotina de um laboratório de análises clínicas, poucas palavras causam tanto incômodo quanto "amostra contaminada". Seja na microbiologia, hematologia ou bioquímica, a contaminação interfere diretamente na confiabilidade do resultado, comprometendo diagnósticos, atrasando tratamentos e, em alguns casos, gerando custos desnecessários com repetições e novos reagentes.
Embora o foco deste artigo seja voltado para o setor de Microbiologia, onde a cultura de microrganismos exige cuidados redobrados, vale lembrar que nenhuma área está imune às falhas que levam à inutilização da amostra. Do frasco de urina ao hemocultivo, da coleta de secreções ao transporte de fezes, qualquer desvio da padronização pode comprometer a análise.
Neste texto, vamos entender o que caracteriza uma contaminação, como ela afeta o resultado, quais são os tipos mais frequentes, e — o mais importante — quais estratégias podem ser adotadas para evitá-la. Tudo isso sob a perspectiva do profissional biomédico, que atua como elo entre a técnica, a ciência e o cuidado com o paciente.
Quando uma amostra está contaminada?
Uma amostra contaminada pode atrasar um diagnóstico, gerar falso positivo e até iniciar um tratamento desnecessário. Descubra neste artigo como evitar esse erro silencioso que impacta a rotina da microbiologia clínica.
Em termos laboratoriais, chamamos de contaminação a presença de elementos estranhos ou indesejados na amostra biológica, que não correspondem à realidade clínica do paciente. Essa interferência pode ter diversas origens:
Contato com superfícies ou objetos não estéreis;
Uso inadequado de frascos de coleta;
Má higienização da pele, mucosas ou região genital;
Coleta ou armazenamento fora dos padrões de temperatura;
Rompimento do lacre ou troca de identificação;
Crescimento de flora ambiental durante o transporte.
Em exames microbiológicos, como a urocultura, a hemocultura ou a cultura de secreções, a contaminação pode mascarar ou simular uma infecção que não existe — ou ocultar uma infecção verdadeira.
Imagine um paciente com febre persistente, suspeita de bacteremia, cuja hemocultura apresenta crescimento de um Staphylococcus coagulase negativo. Esse achado pode representar uma bactéria do próprio sangue ou simplesmente um microrganismo que entrou no frasco devido a uma má assepsia da pele. A distinção entre infecção real e contaminação depende tanto da técnica de coleta quanto da interpretação clínica.
Principais exames afetados pela contaminação
Apesar de qualquer amostra estar suscetível, os exames microbiológicos merecem destaque por exigirem ambientes estéreis e possuírem maior sensibilidade a interferências. Entre os mais frequentemente afetados estão:
Urocultura: é comum o crescimento de flora mista ou polimicrobiana, indicando falhas na coleta, especialmente em mulheres.
Hemocultura: uma única amostra positiva, sem sintomas compatíveis, levanta suspeitas de contaminação. A coleta deve ser feita em duplicata e com rigorosa assepsia.
Cultura de secreções: amostras de escarro, feridas ou orofaringe frequentemente são contaminadas com flora comensal.
Coprocultura: transporte inadequado ou uso de recipientes não apropriados podem comprometer a viabilidade dos patógenos intestinais.
Em todos os casos, o profissional de microbiologia deve avaliar o padrão de crescimento, tipo de microrganismo e contexto clínico, além de manter um diálogo constante com o médico solicitante.
Impactos laboratoriais e clínicos da contaminação
A contaminação de amostras não é apenas um problema técnico, mas também uma questão ética e de segurança do paciente. Os impactos incluem:
Necessidade de recoleta, causando desconforto e insegurança ao paciente;
Desperdício de insumos, como frascos de coleta, meios de cultura, reagentes e tempo de incubação;
Atraso no diagnóstico, especialmente em situações de urgência;
Falsos positivos, levando a tratamentos desnecessários com antibióticos;
Falsos negativos, quando o verdadeiro patógeno é suprimido ou não cresce.
No ambiente hospitalar, esses equívocos podem influenciar indicadores de infecção hospitalar, impactar comissões de controle e, em última instância, agravar desfechos clínicos.
Como prevenir contaminações em microbiologia?
A prevenção passa por um tripé: qualificação da equipe, padronização de processos e comunicação com o setor clínico. Veja algumas recomendações práticas, com base nas diretrizes do CDC e da Anvisa:
1. Treinamento constante
Capacitar coletadores e profissionais da recepção sobre a importância da higiene, identificação correta e transporte da amostra. Simulações com casos reais ajudam a fixar os pontos críticos.
2. Higienização e antissepsia adequadas
Para amostras de sangue e urina, a desinfecção da pele ou região genital deve seguir protocolos rígidos com clorexidina ou PVPI. A pressa na coleta é uma das maiores inimigas da qualidade.
3. Escolha correta do frasco e meio de transporte
Cada tipo de amostra tem exigências específicas. Amostras de fezes para coprocultura, por exemplo, devem ser transportadas em frascos com meio de Cary-Blair. Já o escarro exige coleta em jejum ou após higiene bucal.
4. Redução do tempo entre coleta e processamento
Idealmente, o material deve chegar ao laboratório em até 2 horas. Caso contrário, deve ser refrigerado conforme a recomendação para cada tipo de exame.
5. Registro e rastreabilidade
Monitorar quais amostras foram descartadas por contaminação ajuda a identificar falhas sistemáticas, setores mais críticos e colaboradores que necessitam de reforço na capacitação.
E quando a contaminação já aconteceu?
O descarte pode ser inevitável, mas a comunicação é indispensável. Informar ao médico solicitante que a amostra foi comprometida evita decisões clínicas equivocadas e preserva a credibilidade do laboratório.
Além disso, é papel da equipe laboratorial registrar o motivo da recusa da amostra, atualizar indicadores internos de qualidade e, se necessário, rever o POP (Procedimento Operacional Padrão) relacionado.
A visão do biomédico: muito além da bancada
O profissional biomédico não se limita à análise microbiológica. Ele é também educador da equipe de coleta, interlocutor dos clínicos e guardião da qualidade.
A microbiologia exige um olhar atento para detalhes como volume de amostra, tipo de meio, tempo de incubação e leitura de colônias. Mas exige, acima de tudo, conhecimento aplicado à realidade da saúde pública, que nem sempre oferece as condições ideais de estrutura ou logística.
Por isso, o biomédico deve atuar com espírito crítico, empatia e foco no paciente. Saber orientar uma nova coleta, identificar padrões de erro e defender a não liberação de um resultado duvidoso são ações que reforçam a excelência do serviço prestado.
Sinais de alerta para amostras contaminadas
Cultura com crescimento polimicrobiano ou flora mista;
Hemocultura com apenas uma garrafa positiva, sem febre;
Amostra de urina com presença de células epiteliais em excesso;
Coprocultura com ausência de crescimento mesmo com sintomas ativos;
Resultado fora do padrão do histórico anterior do paciente.
Quer interpretar exames com mais segurança?
Acesse gratuitamente o nosso Guia de Exames da Pipeta e Pesquisa e veja como lidar com jejum, tubos, interferências. Um recurso completo para estudantes e profissionais da saúde!
Deixe seu comentário
Conheça essa história

Temas relacionado às mulheres
No Agosto Dourado, entenda como o leite materno fortalece o sistema imunológico, previne doenças, impacta a saúde pública e se conecta aos exames laboratoriais no início da vida.
Descubra como Autoimunidade e Disfunções Hormonais, como SOP e tireoidite de Hashimoto, estão interligadas. Saiba quais exames laboratoriais ajudam no diagnóstico e como cuidar da saúde feminina com apoio da Pipeta e Pesquisa.
Informações sobre saúde e Análises Clínicas para todos.
© 2025. Todos o Direitos Reservados - Pipeta e Pesquisa
BRASIL
TRÊS LAGOAS - MS
79600-000
Agendar Exames
Instrumental Laboratorial
Logística Laboratorial
"A Pipeta e Pesquisa opera através de suas unidades estratégicas: Pipeta Store, especializada em suprimentos; Pipeta Tech, focada em inovação laboratorial; e o Blog da Pipeta e Pesquisa, nosso hub de inteligência e educação."
